Centre de consultation
Clinique des Cèdres05 62 13 32 12 05 62 13 33 74 Clinique du Parc
05 61 366 888
 Pathologie de la face et du cou
Pathologie de la face et du couLes tumeurs cervicales sont toutes les tumeurs qui se développent au dépens des éléments : vasculaires, nerveux, glandulaires (thyroide, glandes salivaires) du cou, ou de reliquats embryonnaires.
L’interrogatoire, les données de l’examen clinique (siége de la tumeur++) orientent considérablement vers l’origine de cette tumeur, sa nature exacte étant confirmée par les examens paracliniques.
Le cou est schématiquement divisé en trois régions : une médiane et deux latérales.
La région médiane est subdivisée par rapport à l’os hyoide en : région sus-hyoidienne et sous hyoidienne .
C’est un reliquat embryonnaire d’origine ectodermique, il se présente sous forme d’une tuméfaction molle, mobile, indolore, de volume variable, de siége souvent sus-hyoidien. Le diagnostic est affirmé par l’examen histologique de ce kyste.
C’est une tumeur développée au dépens d’un reliquat embryonnaire : le canal thyroidien inducteur de la portion médiane du corps thyroide : canal de Bochdalek. Elle est de consistance ferme, bien limitée, indolore en l’absence de surinfection, et ascensionne à la protraction de la langue. La ponction cytologique est évocatrice (liquide mucoide riche en cristaux de cholesterine) ; le diagnostic est affirmé par l’étude histologique de la pièce opératoire emportant le kyste avec l’os hyoide pour éviter les récidives.
Tuméfaction se développant au dépens du parenchyme thyroïdien , de volume variable , mobile à la déglutition , l’échographie et la cytoponction confirment l’origine thyroïdienne , la nature histologique étant confirmée par examen de la pièce opératoire.
C’est un reliquat embryonnaire d’origine ectoblastique, il se présente sous forme d’une tuméfaction latéro-cervicale située en arrière de la corne de l’os hyoide sous le bord antérieur du streno-cleido-mastoidien, elle est de consistance molle, de volume variable. La cytoponction retire un liquide visqueux, épais ; le diagnostic de certitude est histologique.
C’est une dysembryoplasie bénigne portant sur le système lymphatique, de siége souvent cervical (triangle postéro-inferieur ). La tuméfaction est polylobée, molle, déprèssible , indolore, pouvant donner des signes de compression (dyspnée, dysphagie, dysphonie) lorsqu’elle est volumineuse. La cytoponction retire un liquide d’aspect variable, l’échographie retrouve une masse kystique cloisonnée, le traitement consiste en l’éxèrése chirurgicale par cervicotomie.
Ce sont les tumeurs développées au dépens des fibres nerveuses ou des ganglions cerebro-spinaux : schwannome, sympathome, neurofibrome. Elles sont de consistance ferme, bien limitées, mobilisables transversalement, parfois à développement parapharyngé. Le diagnostic est affirmé par l’examen histologique de la pièce opératoire.
se développant au dépens du pole inférieur de la parotide ou du pole postérieur de la glande sous-mandibulaire. Leurs nature histologique est diverse : adénome pléomorphe , cystadénolymphome , cylindrome
Les différentes affections cliniques pouvant toucher les glandes salivaires sont de deux grands types :
Ces dernières se manifestent par des symptômes survenant lors de l’alimentation avec augmentation de taille de la glande salivaire atteinte en raison de la non-élimination de la salive.
A un stade plus évolué, la glande peut s’infecter et se manifester par une tuméfaction inflammatoire de la glande atteinte pendant plusieurs jours.
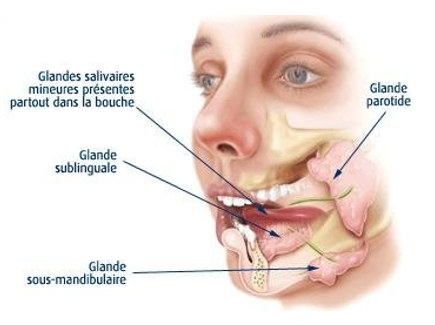
Le traitement chirurgical consiste en l’ablation en totalité ou en partie de la glande parotide (parotidectomie totale ou superficielle) en fonction de l’extension de la tumeur.
L’intervention est menée sous anesthésie générale. L’incision est dissimulée à la partie antérieure de l’oreille, se prolonge sous le lobule puis sous l’angle de la mandibule.
Le point essentiel de l’intervention est l’identification du nerf facial et sa dissection sur l’ensemble des trajets de ses différentes branches.
Dans cette dissection, la parotidectomie profite des progrès du monitoring de nerf.
Un monitoring du nerf facial est mis en place dans la grande majorité des cas permettant de vérifier la viabilité des différentes branches nerveuses. La tumeur est analysée lors de l’intervention (examen anatomopathologique extemporané).
Si la tumeur s’avère maligne, au cours d’une parotidectomie superficielle, on procède à l’ablation de l’ensemble de la glande ainsi qu’à l’ablation du tissu ganglionnaire dans les territoires de drainage cervicaux.
L’hospitalisation est habituellement courte, le patient quitte l’établissement après ablation du drain après 48 à 72 heures.
Les soins sont réalisés à domicile jusqu’à cicatrisation complète après ablation des points.
Elles sont situées sous le rebord de la mandibule. Elles sont plus rarement le siège de tumeur. Il existe des phénomènes infectieux ou inflammatoire de la glande dénommés « sous maxillite ». La présence d’une lithiase (calculs) est suspectée en cas d’épisodes de douleur ou de gonflement de la glande. Le bilan fait appel à l’échographie, au scanner, parfois la sialographie
En cas de traitement chirurgical.
L’intervention se déroule sous anesthésie générale. Une consultation d’anesthésie pré-opératoire ainsi qu’une hospitalisation sont donc indispensables.
L’intervention nécessite une courte incision cervicale en regard de la glande, dans un pli cutané du cou.
L’ablation de la glande sous-maxillaire est effectuée par dissection, en libérant progressivement la glande pour lier son canal évacuateur, qui vient se terminer dans la cavité buccale sous la langue.
En fin d’intervention, la voie d’abord (l’incision) est suturée. On laisse souvent en place un drain qui permet de diminuer le risque d’hématome cervical post-opératoire et qui est gardé en place le temps de l’hospitalisation.
La durée de l’intervention est rapide mais peut varier en fonction des difficultés chirurgicales et des résultats de l’examen anatomopathologique per-opératoire.
La durée de l’hospitalisation est en général de 2 ou 3 jours.
Les suites opératoires comportent :
Elle est diagnostique et interventionnelle
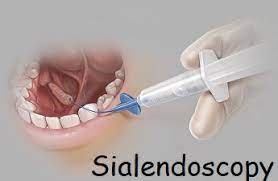
La sialendoscopie diagnostique est l’exploration endoscopique de la glande sous-maxillaire, (ou submandibulaire, glande salivaire située sous la partie horizontale de la mâchoire) ou bien de la glande parotide (glande salivaire située devant et sous le lobule de l’oreille). Elle a pour but d’identifier un obstacle au sein de la glande salivaire concernée.
Si une sténose du canal (rétrecissement du conduit) ou une lithiase de petite taille (calcul) est identifiée, une sialendoscopie interventionnelle aura pour but de lever l’obstacle.
L’instrument est constitué d’un endoscope semi-rigide, permettant de mieux se diriger à l’intérieur des ramifications canalaires et un système de rinçage qui a l’avantage de dilater les canaux, de nettoyer l’optique et d’évacuer les débris intracanalaires.
Elle est la procédure recommandée face à toute tuméfaction salivaire unilatérale évoquant une sialolithiase ou une sténose canalaire.
A visée thérapeutique, elle est moins traumatique que les procédures classiques pour les pathologies obstructives de la glande salivaire.
La sialendoscopie interventionnelle a donc fait ses preuves en matière d’extraction de lithiase salivaire et de sténoses canalaires et est recommandée en première intention.
En pratique, elle est réalisée sous une courte anesthésie générale durant une hospitalisation d’une journée.
L’exérèse d’une lésion au niveau du visage ou du cou peut être indiquée en cas de tumeur cutanée cancéreuse ou suspectée de l’être (carcinome basocellulaire, carcinome spinocellulaire, mélanome, grain de beauté ou naevus suspect…).
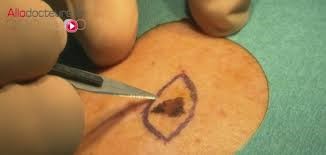
Les cancers cutanés sont des lésions fréquentes, souvent favorisées par le soleil, dont le pronostic est intimement lié à la précocité de l’exérèse. Une biopsie préalable est peut-être préférable dans certains cas.
Un examen anatomo-pathologique permettant d’analyser la lésion sera systématique.
Une reprise chirurgicale est parfois nécessaire en fonction des résultats de cette analyse afin d’élargir la zone d’exérèse. En cas de cancer cutané, une surveillance attentive, à vie, par votre dermatologue sera indispensable après la chirurgie afin de déceler d’éventuelle récidive ou d’autres localisations.
Une lésion au niveau du visage peut également être enlevée pour des motifs esthétiques (tumeurs bénignes comme les naevi ou grain de beauté, tatouages, cicatrices…
Le ou les signes cliniques qui incitent à les enlever sont :
Trois types d’anesthésie sont envisageables :
– les lésions cancéreuses doivent être enlevée avec une marge de sécurité, plus ou moins importante selon le type de tumeur (allant de 2-3 mm à 1 cm par rapport à la lésion).
– la fermeture nécessite parfois l’utilisation de lambeaux (rotation, glissement ou translation de la peau avoisinante pour fermer la perte de substance)
Les 2 principales techniques de réparation utilisées sont :
La qualité du résultat esthétique n’est alors absolument pas liée à la taille de la cicatrice.
Votre chirurgien choisira la technique permettant d’obtenir à long terme les meilleurs résultats esthétiques.
En fonction des techniques, la cicatrisation peut être plus ou moins longue : une dizaine de jours en moyenne et jusqu’à un mois pour les greffes de peau. Mais il faudra cependant attendre au moins 6 mois pour avoir un résultat définitif et stable…
Concernant les mélanomes, les protocoles de traitement qui associent chirurgie et médicaments sont souvent complexes et nécessitent la collaboration d’une équipe pluridisciplinaire spécialisée.
Une surveillance dermatologique est indispensable par la suite pour s’assurer de l’absence de récidive au cours des années suivantes.
La chirurgie des cancers comprend : la chirurgie des tumeurs de la face, du cuir chevelu, de la cavité buccale, du larynx, du pharynx, de la glande thyroïde et de tous les organes de la tête et du cou
Vous devez consulter un médecin ORL devant :