Centre de consultation
Clinique des Cèdres05 62 13 32 12 05 62 13 33 74 Clinique du Parc
05 61 366 888
 Allergie des voies respiratoires supérieures
Allergie des voies respiratoires supérieuresOn va consulter un allergologue pour différents types d’allergie :
Il n’y a pas d’âge pour réaliser des investigations allergologiques chez le nourrisson et le jeune enfant, sous réserve d’un interrogatoire précis et d’un examen clinique soigneux préalables.
En effet :
Nous gérons uniquement les allergies respiratoires avec atteinte des voies respiratoires supérieures

C’est essentiellement :
La rhinite conjonctivite allergique qui se caractérise par un ou plusieurs des symptômes suivants : congestion nasale, écoulement nasal, écoulement dans la gorge, éternuements, yeux rouges (conjonctivite), yeux ou nez qui piquent.
Elle peut se présenter seulement durant une saison spécifique ou peut être présente à l’année avec ou sans (des) périodes plus sévères.
La consultation comprend :
1) Un interrogatoire rigoureux
car il est d’abord important d’identifier les éléments déclencheurs afin de mettre en place des mesures efficaces pour éviter l’exposition à ces allergènes et d’autres substances irritantes pouvant aussi causer des problèmes.
Les allergènes déclencheurs les plus communs sont : les pollens, les moisissures, les acariens, les animaux
2) Des tests allergologiques cutanés
Les tests cutanés d’allergie constituent une méthode économique, rapide et très précise pour détecter la présence d’anti-corps spécifiques.
En pratique, on applique sur la peau de la personne une petite goutte d’un allergène afin de mettre cette substance en contact avec les tissus superficiels de la peau.
Le « prick-test » est le plus utilisé et consiste à faire pénétrer un peu d’allergène dans la peau au moyen d’une sorte d’aiguille ou stylet de plastique piqué à travers la goutte
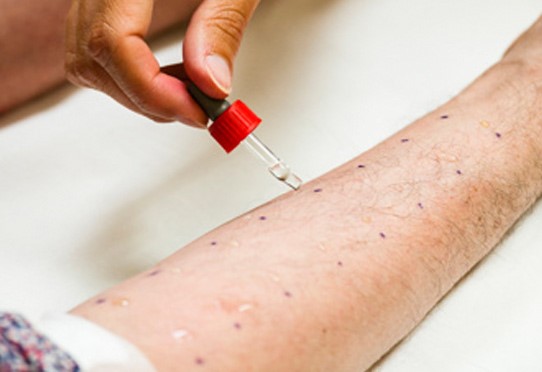
On utilise une batterie d’une dizaine de tests réalisés avec des mélanges d’allergènes
Des pollens de graminées, pollens d’arbres, pollens d’herbacées, acariens, mélanges de moisissures, poils et phanères de chats et de chiens, témoin positif
Ces allergènes peuvent être complétés par ceux suggérés par l’interrogatoire.
3) Un bilan sanguin éventuellement
Les tests sanguins in vitro, consistent à faire une prise de sang et déterminer si le sérum contient des anticorps spécifiques de l’allergie et contre quels allergènes ils sont orientés. Il n’est pas nécessaire d’être à jeun
Le bilan peut être complété par la recherche d’éventuelles réactions pulmonaires associées grâce à une exploration fonctionnelle respiratoire
La spirométrie consiste à souffler dans un tube, relié à un appareil d’analyse.
On mesure la capacité pulmonaire, c’est à dire le volume maximal d’air que les poumons contiennent, et les débits expiratoires, c’est à dire la vitesse à laquelle le patient est capable de souffler.
Les résultats sont exprimés en pourcentage par rapport à une personne en bonne santé, du même âge, sexe et taille que le patient.
Les valeurs obtenues sont les suivantes :
Il s’agit du traitement principal des allergies avant même de tenter tout autre méthode. L’éviction consiste à éviter le contact avec l’allergène ( pollens, poils d’animaux, acariens, phanères, aliments, plantes…).
Il s’agit de traitements symptomatiques qui vont soulager sans pour autant traiter la cause de l’allergie. Ils sont à débuter au moment des premiers symptômes de manière ponctuelle et à la demande ou quotidiennement selon la sévérité des symptômes.
Pour les allergies respiratoires, lors de la phase aiguë on utilise l’antihistaminique par voie orale, sous forme de comprimé chez l’adulte et de sirop chez l’enfant à partir de 2 ans.
Cet antihistaminique est associé à des traitements locaux comme un collyre ou un spray nasal (antihistaminique ou corticoïdes locaux).
Si de l’asthme apparaît, on utilise un bronchodilatateur de courte durée d’action (Ventoline) pour ouvrir les bronches rapidement.
Parfois chez certains patients un traitement de fond de l’asthme est nécessaire.
Lorsque les mesures d’éviction et le traitement symptomatique ne sont pas suffisants, il est possible d’envisager une désensibilisation. « C’est ce que l’on appelle l’immunothérapie allergénique« .
Le principe consiste à administrer une petite quantité d’allergène de façon régulière à l’organisme pour l’habituer peu à peu.
En ciblant la cause de l’allergie, la désensibilisation a pour objectifs de prévenir les symptômes et de modifier le cours naturel de la maladie allergique.
Il s’agit d’administrer au patient de façon régulière une dose de l’allergène en cause afin d’induire un état de tolérance vis-à-vis de cet allergène. La désensibilisation est prescrite par un médecin spécialisé dans le traitement des allergies chez les patients qui ne sont pas suffisamment soulagés par leurs traitements symptomatiques usuels. Elle est possible chez l’enfant à partir de 5 ans.
Le traitement est d’autant plus efficace qu’il sera utilisé tôt dans l’histoire de la maladie. Les principaux bénéfices attendus de l’ITA sont la diminution des symptômes (intensité et fréquence d’apparition), des besoins des traitements symptomatiques (même après l’arrêt du traitement) et du risque d’aggravation de l’allergie (évolution vers un asthme en cas de rhinite par exemple).
Consultez la documentation sur les traitements de désensibilisations sur les sites officiels des allergènes : Stallergènes, Maviedallergik et ALK.